21 marca 2024
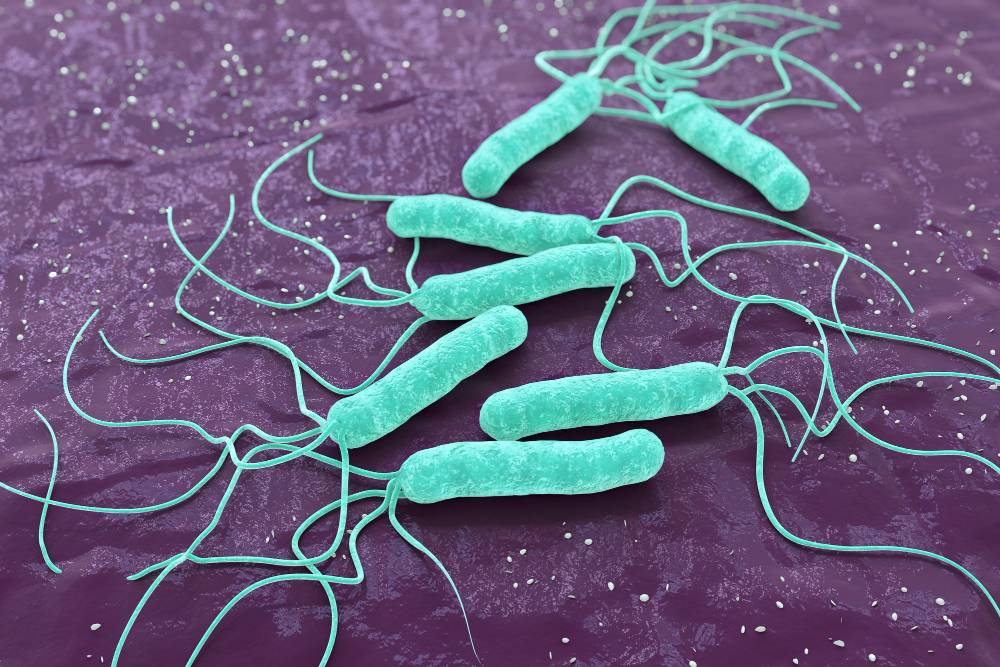
Helicobacter pylori to bakteria, która może infekować żołądek. Szacuje się, że nawet dwie trzecie populacji światowej może być zarażone tym szczepem. Infekcja ta jest główną przyczyną wrzodów żołądka i dwunastnicy, a także zwiększa ryzyko rozwoju raka żołądka. Helicobacter pylori jest jedyną bakterią, która może przetrwać w bardzo kwasowym środowisku żołądka, co czyni ją wyjątkowo trudną do zwalczenia.
- Helicobacter pylori to bakteria, która może zainfekować żołądek człowieka.
- Infekcja ta jest główną przyczyną wrzodów żołądka i dwunastnicy oraz zwiększa ryzyko rozwoju raka żołądka.
- Helicobacter pylori jest wyjątkowo odporna na kwasowość żołądka, co czyni ją trudną do zwalczenia.
Objawy zakażenia Helicobacter pylori i konieczność leczenia
Objawy zakażenia Helicobacter pylori mogą być różne i nie zawsze są one specyficzne. Wśród najczęściej występujących objawów można wymienić ból brzucha, nudności, wymioty, utratę apetytu, zgagę czy uczucie pełności po zjedzeniu niewielkiej ilości jedzenia. Należy pamiętać, że u niektórych osób infekcja może nie dawać żadnych objawów, a mimo to może prowadzić do poważnych powikłań, takich jak wrzody żołądka czy rak żołądka.- Ból brzucha, nudności, wymioty to częste objawy zakażenia Helicobacter pylori.
- Infekcja może nie dawać objawów, ale prowadzić do poważnych powikłań, takich jak wrzody żołądka czy rak żołądka.
- Leczenie infekcji Helicobacter pylori jest niezbędne, by zapobiec poważnym powikłaniom.
- Najczęściej stosowanymi antybiotykami w leczeniu tej infekcji są klarytromycyna i amoksycylina.
- Leczenie zazwyczaj trwa od 10 do 14 dni.
Ogólne zasady wyboru antybiotyku w terapii bakteryjnej
Wybór odpowiedniego antybiotyku w terapii bakteryjnej jest kluczowy dla skutecznego leczenia. Przede wszystkim, powinien być on skierowany przeciwko konkretnej bakterii, która jest przyczyną choroby. Określenie jej rodzaju jest możliwe dzięki badaniom mikrobiologicznym. Drugim ważnym aspektem jest swoistość antybiotyku, czyli zdolność do niszczenia konkretnego rodzaju bakterii bez szkodzenia innych mikroorganizmów. Nie wszystkie antybiotyki są skuteczne przeciwko wszystkim bakteriom, dlatego konieczne jest dokonanie odpowiedniego doboru. Trzecim elementem, który wpływa na wybór antybiotyku, jest oporność bakterii. Coraz częściej spotykamy się z problemem bakterii opornych na antybiotyki, co znacznie utrudnia leczenie. W takim przypadku konieczne jest zastosowanie antybiotyków z innej grupy. Czwartym czynnikiem jest tolerancja pacjenta. Niektóre antybiotyki mogą powodować skutki uboczne, takie jak nudności, wymioty, biegunka, więc ich wybór powinien brać pod uwagę indywidualną tolerancję pacjenta. Na koniec, warto zwrócić uwagę na drogę podania antybiotyku. Niektóre z nich są podawane doustnie, inne zaś przez iniekcje. Wybór metody podania zależy od stanu pacjenta, rodzaju infekcji i rodzaju antybiotyku.Metody diagnostyczne potwierdzające obecność Helicobacter pylori
Helicobacter pylori to bakteria, która jest przyczyną wielu chorób przewodu pokarmowego. Istnieje kilka metod diagnostycznych, które pozwalają na potwierdzenie jej obecności. Pierwszą z nich jest test ureazowy. Jest to test bezpośredni, który polega na pobraniu próbki błony śluzowej żołądka podczas gastroskopii. Następnie próbka jest umieszczana w specjalnym medium, które zmienia kolor w obecności bakterii. Kolejna metoda to test oddechowy, który polega na spożyciu przez pacjenta specjalnego płynu zawierającego radioaktywny lub niemarkowany substrat. Jeżeli bakterie są obecne, enzymy bakteryjne przekształcają substrat, a następnie jest on wydychany i można go wykryć w powietrzu wydychanym przez pacjenta. Ostatnią metodą jest badanie serologiczne, które polega na badaniu krwi pacjenta w celu wykrycia przeciwciał przeciwko Helicobacter pylori. Ta metoda jest jednak mniej precyzyjna niż inne.- Test ureazowy jest szybki i stosunkowo tani, ale wymaga gastroskopii.
- Test oddechowy jest bezinwazyjny, ale wymaga specjalistycznego sprzętu.
- Badanie serologiczne jest najprostsze, ale ma najniższą czułość i swoistość.
Standardowa terapia trójlekowa – pierwszy wybór antybiotyków
Standardowa terapia trójlekowa jest jedną z najczęściej stosowanych strategii leczenia zakażeń Helicobacter pylori. Jest to pierwszy wybór antybiotyków dla większości pacjentów. Ta terapia łączy trzy różne leki: inhibitor pompy protonowej (PPI), klarytromycynę i amoksycylinę lub metronidazol. Zgodnie z wytycznymi, terapia trójlekowa powinna być stosowana przez 7-14 dni. Czas trwania leczenia może zależeć od różnych czynników, takich jak stopień zakażenia, obecność lub brak objawów oraz indywidualna tolerancja pacjenta na leki. Decyzję o długości trwania terapii powinien podjąć lekarz na podstawie oceny stanu pacjenta. Choć standardowa terapia trójlekowa jest skuteczna, nie zawsze jest skuteczna w 100% przypadków. W niektórych sytuacjach, szczególnie gdy pacjent był wcześniej leczony antybiotykami, bakterie H. pylori mogą stać się oporne na leczenie. W takim przypadku może być konieczne zastosowanie innej strategii leczenia.- Terapia trójlekowa jest pierwszym wyborem leczenia zakażeń H. pylori.
- Składa się ona z inhibitora pompy protonowej, klarytromycyny i amoksycyliny lub metronidazolu.
- Leczenie powinno trwać 7-14 dni, ale czas trwania może zależeć od wielu czynników.
- Jeśli standardowa terapia trójlekowa jest nieskuteczna, może być konieczne zastosowanie innej strategii leczenia.
Jaki antybiotyk na Helicobacter pylori – rola klarytromycyny
Wśród antybiotyków stosowanych w terapii trójlekowej, klarytromycyna odgrywa kluczową rolę. Jest to antybiotyk z grupy makrolidów, który działa poprzez hamowanie syntezy białek bakteryjnych, co prowadzi do zahamowania wzrostu i śmierci bakterii. Wiele badań potwierdza skuteczność klarytromycyny w leczeniu H. pylori. Jednak jej skuteczność może być zależna od różnych czynników, takich jak obecność oporności na antybiotyki, dawka leku, czas trwania leczenia i współistniejące choroby. Oporność na klarytromycynę jest jednym z głównych wyzwań w leczeniu H. pylori i może prowadzić do niepowodzenia terapii.- Klarytromycyna jest jednym z kluczowych antybiotyków stosowanych w leczeniu H. pylori.
- Skuteczność klarytromycyny może być wpływana przez różne czynniki, w tym oporność na antybiotyki.
- Oporność na klarytromycynę jest jednym z głównych wyzwań w leczeniu H. pylori.